Favore.pl
Sprawdzeni wykonawcy i najlepsi dostawcy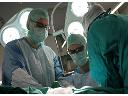
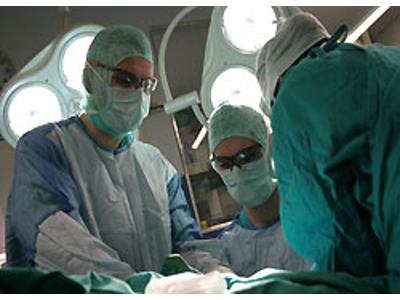
Leczenie zwyrodnień stawu biodrowego - ortopedia nr 6494
Lokalizacja: Bielsko-Biała (woj. śląskie)
GALERIA
WYŚLIJ ZAPYTANIE
INFORMACJE
Wyślij e-mail
ul. Żółkiewskiego 40
43-300 Bielsko-Biała
tel: 33 815111333 8151113
tel: 660 687940660 687940
Pokaż na mapie
Uwaga: podczas kontaktu zapytaj o rabat dla klientów favore.pl
OPIS USŁUGI

Ośrodek chirurgii Klinika św. Łukasza w Bielsku-Białej działa od stycznia 2000r. Dysponuje blokiem operacyjnym z 2 salami operacyjnymi, oddziałem szpitalnym z 14 łóżkami rozmieszczonych w salach dwuosobowych, a także salą intensywnego nadzoru medycznego. W części ambulatoryjnej znajdują się gabinety lekarskie, pokój zabiegowy oraz pracownia Wyślij e-mail . W osobnym skrzydle znajduje się Zakład Rehabilitacji.

W naszym ośrodku leczymy schorzenia z zakresu Wyślij e-mail , Wyślij e-mail oraz Wyślij e-mail .
Głównym profilem w dziedzinie ortopedii jest leczenie schorzeń stawów i następstw urazów sportowych. Zespół ortopedów specjalizuje się w operacjach Wyślij e-mail Wyślij e-mail i Wyślij e-mail . Schorzenia i urazy narządu ruchu nie wymagające operacji leczone są przy współpracy doświadczonego Wyślij e-mail . W klinice wykonuje się również endoprotezoplastyki biodra, kolana, barku i stawów ręki.
Zespół lekarzy - specjalistów chirurgii urazowej i ortopedycznej Kliniki Św. Łukasza przeprowadził w ciągu ostatnich 5 lat około 4000 operacji kolan, głównie techniką Wyślij e-mail . Operacji Wyślij e-mail i napraw więzadeł krzyżowych kolana wykonaliśmy w naszym ośrodku około 400.
Stosując nowoczesne techniki operacyjne w leczeniu schorzeń barku i kończyny górnej, w znacznej mierze opieramy się na osiągnięciach ortopedii francuskiej, zwłaszcza Ośrodka Chirurgii Barku w Annecy.
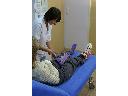
Warunkiem dobrego wyniku leczenia jest nie tylko precyzyjnie wykonana operacja, ale także prawidłowo przeprowadzona rehabilitacja. Klinika dysponuje nowoczesnym, dobrze wyposażonym zakładem rehabilitacji, gdzie prowadzona jest Wyślij e-mail pooperacyjna naszych pacjentów wg programów opracowanych między innymi we współpracy z niemieckim ośrodkiem rehabilitacji sportowej EDEN-REHA w Donaustau.
Najczęstszym problemem zdrowotnym biodra jest jego zwyrodnienie. Choroba zwyrodnieniowa stawu biodrowego (koksatroza) to stopniowa destrukcja chrząstki stawowej, warstwy podchrzęstnej kości, torebki stawowej i innych tkanek tworzących staw. Chrząstka traci swoje właściwości amortyzujące i zmniejszające tarcie powierzchni stawowych. Na powierzchni głowy kości udowej oraz obrzeżach panewki stawowej powstają wyrośla kostne (osteofity), które dodatkowo ograniczają ruch oraz powodują dalszą przyspieszoną destrukcję powierzchni stawowych.
- Zmiany zwyrodnieniowe stawu biodrowego można podzielić na:
- - pierwotne lub idiopatyczne
- - wtórne
Etiologia koksartrozy pierwotnej nie jest znana. Przypuszcza się, że przyczyną mogą zaburzenia metaboliczne chrzastki stawowej lub zmiany w składzie płynu stawowego, które upośledzają odżywianie chrząstki oraz nadmierne obciążenia stawu w przypadkach znacznej nadwagi lub pracy fizycznej. Mikrourazy związane z przeciążeniami mogą prowadzić do złamań beleczek kostnych w warstwie podchrzęstnej i tym samym zapoczątkować rozwój zmian destrukcyjnych.
- Koksartroza wtórna jest spowodowana istniejącymi wcześniej czynnikami:
- wrodzona dysplazja stawu biodrowego z niedorozwojem panewki, zniekształceniem głowy kości udowej, nadmierna koślawością i antetorsją szyjki kości udowej oraz dysproporcją między wielkością głowy i panewki
- zaburzeniami nabytymi w okresie wzrostowo-rozwojowym takimi jak choroba Perthesa, młodzieńcze złuszczenie głowy kości udowej
- zmianami urazowymi np. złamaniami w obrębie panewki i bliższego końca kości udowej
- zaburzeniami odżywczymi głowy kości udowej prowadzącymi do rozwoju koksartrozy niedokrwiennej (ischemicznej)
- zaburzeniami metabolicznymi, osteoporozą oraz chorobami układowymi
Do grupy wtórnych zmian destrukcyjnych stawu biodrowego należą również zmiany w przebiegu chorób zapalnych układu kostno-stawowego takich jak reumatoidalne zapalenie stawów (rzs) oraz zesztywniające zapalenie stawów kręgosłupa (zzsk). Wtórne zmiany zwyrodnieniowe mogą ujawnić się nawet po kilku latach od zadziałania czynnika uszkadzającego.
Początkowe objawy zajęcia stawu biodrowego są zwykle dyskretne i niezbyt charakterystyczne. Objawiają się osłabieniem kończyny, zmniejszeniem wydolności chodu, niekiedy bólami stawu kolanowego. Dolegliwości bólowe biodra mogą pojawić się później i występują początkowo po wysiłku i dłuższym chodzeniu, zaś zmniejszają się po wypoczynku. Niekiedy momentem początkowym dolegliwości jest banalny uraz np. złe stąpnięcie, upadek, skręcenie. Dolegliwościom bólowym towarzyszy postępujące ograniczenie ruchu, w pierwszej kolejności rotacji wewnętrznej, później odwiedzenia. Najdłużej zachowany jest ruch zgięcia. Wraz z progresją zmian zwyrodnieniowych nasilają się dolegliwości bólowe. W najbardziej zaawansowanych przypadkach występują bóle spoczynkowe i nocne, często słabo reagując na NLPZ (niesterydowe leki przeciwzapalne). W tej fazie choroby chodzenie jest bardzo utrudnione, chory używa 1lub 2 kul łokciowych, pogłębia się przykurcz zgieciowo-przywiedzeniowy, zaś kończyna staje się czynnościowo skrócona i ustawiona w nadmiernej rotacji zewnętrznej. Dolegliwości i konieczność oszczędzania kończyny prowadzą do zaników mięśniowych uda i obręczy biodrowej.
Metody leczenia choroby zwyrodnieniowej stawu biodrowego zależą od stopnia zaawansowania procesu chorobowego, reakcji chorego na ból i związane z chorobą ograniczenia czynności życia codziennego oraz wieku i ogólnego stanu zdrowia. W leczeniu obowiązuje zasada postępowania kompleksowego, które obejmuje profilaktykę, leczenie zachowawcze oraz leczenie operacyjne.
Wczesne wykrywanie i leczenie wrodzonej dysplazji stawów biodrowych oraz innych nieprawidłowości w obrębie stawu biodrowego praktycznie zapobiega rozwojowi koksartrozy dysplastycznej. U osób dorosłych wskazany jest racjonalny tryb życia, utrzymanie prawidłowej wagi ciała, leczenie zaburzeń metabolicznych kości, profilaktyka osteoporozy, leczenie chorób zapalnych stawów, zmiana charakteru pracy w przypadku pojawienia się pierwszych objawów klinicznych.
Leczenie zachowawcze to połączenie leczenia farmakologicznego, rehabilitacyjnego i fizykoterapeutycznego oraz zaopatrzenia ortopedycznego.
Bój jest dominującym objawem choroby, stąd też stosowanie miejscowo lub ogólnie NLPZ pozwala złagodzić odczuwane dolegliwości. Inne stosowane środki farmakologiczne jak glikokortykosteroidy czy leki immunosupresyjne stosowane są w przypadkach chorób zapalnych, których skutkiem jest zajęcie i zmiany destrukcyjne stawu biodrowego.
Postępowanie rehabilitacyjne jest nieodłączną częścią kompleksowego leczenia chorego z koksartrozą. Obejmuje leczenie ruchem (kinezyterapia), którego celem jest utrzymanie jak najdłużej w dobrym stanie czynnościowym układu mięśniowego, masaże (klasyczne lub podwodne) oraz zabiegi fizykoterapeutyczne takie jak pole magnetyczne, laser, diadynamik, interdyn, jonoforeza, fonoforeza, terapuls. Termoterapia wykorzystująca ciepło (zabiegi borowinowe) lub zimno (krioterapia) również zmniejsza ból, rozluźnia mięśnie i zmniejsza przykurcze na skutek przekrwienia tkanek okołostawowych.
Leczenie operacyjne choroby zwyrodnieniowej stawu biodrowego obejmuje osteotomie, usztywnienie stawu oraz endoprotezoplastykę. Dwie pierwsze metody stosowane są coraz rzadziej i tylko w wybranych przypadkach. Wraz z dynamicznym rozwojem endoprotezoplastyki jaki datuje się od lat 60-tych XX wieku, ta metoda leczenia jest najczęściej stosowana w przypadkach dużego stopnia zaawansowania zmian zwyrodnieniowych stawu biodrowego.
Endoprotezoplastyka uważana jest za jedno z największych osiągnięć medycyny ubiegłego stulecia. John Charnley uważany za "ojca artroplastyki" jest założycielem Centrum Chirurgii Biodra we Wrightington w Anglii.. Pionierskie prace Johna Charnley'a i jego następców pozwoliły rozwinąć tą metodę leczenia operacyjnego stawu biodrowego i dać wielu chorym możliwość życia bez bólu i cierpienia.
Stosowane obecnie endoprotezy stawu biodrowego w zależności od sposobu związania z podłożem kostnym można podzielić na cementowe, bezcementowe oraz hybrydowe, w których jeden element (najczęściej panewka) zakładany jest metodą bezcementową, natomiast druga składowa metodą cementową.
W skład endoprotezy cementowej wchodzą następujące elementy: polietylenowa panewka, metalowy trzpień oraz metalowa lub ceramiczna głowa. W endoprotezie bezcementowej panewka z reguły składa się z części metalowej i wkładki polietylenowej. Waga wszystkich składowych implantu waha się od 400-500g.
- Głowa endoprotezy
- Stosowane są głowy metalowe lub ceramiczne. Ceramika to tlenki metali. Stosowane są 2 typy ceramiki oparte na aluminium i cyrkonie. Metalowa głowa ściera polietylen panewki ok. 0,1mm w ciągu roku zaś głowa ceramiczna poniżej 0,1mm. Jedynym mankamentem ceramicznej głowy jest możliwość pęknięcia, co zdarza się jednak bardzo rzadko. Szybkość ścierania jest zmienna i zależy od wagi pacjenta, jego trybu życia oraz samego polietylenu. Obecnie najbardziej oporny na ścieranie jest polietylen nowej generacji typu "cross-linking".
- Panewka
- W endoprotezach cementowych stanowi 1 sferyczny, polietylenowy element osadzany na cemencie kostnym. W endoprotezach bezcementowych składa się z 2 elementów: części zewnętrznej, metalowej oraz wewnętrznej wkładki polietylenowej. Część metalowa ma kształt sferyczny lub stożkowaty i jest wkręcana do kości panewki lub wbijana do przygotowanego łoża ("pressfit") z możliwością dodatkowego przymocowania 1 lub kilkoma śrubami. Wewnętrzna część wkładki polietylenowej może być metalowa, co dodatkowo zwiększa wytrzymałość na ścieranie.
- Trzpień
- Wykonany jest podobnie jak zewnętrzna część panewki z metalu . W zależności od typu endoprotezy są to stopy chromowo-kobaltowe, tytanowo-molibdenowe, tytanowe. Powierzchnia trzpienia jest posiada w całości lub częściowo porowatą powierzchnię ułatwiającą przerost kostniną i wpływającą na lepsze i trwalsze osadzenie. W niektórych typach endoprotez bezcementowych trzpień pokryty jest porowatą warstwą hydoksyapatytu czyli materiału zbliżonego składem chemicznym do kości.
- Cement kostny
- Jest to metylo metacrylat, który w egzotermicznym procesie polimeryzacji zastyga i daje mocne połączenie elementów endoprotezy z kością.
Zabieg endoprotezoplastyki stawu biodrowego przeprowadza się najczęściej w znieczuleniu zewnątrzoponowym. W dniu zabiegu chory otrzymuje osłonę antybiotykową oraz profilaktykę p-zakrzepową w postaci heparyny niskocząsteczkowej. Ze względu na utratę krwi w czasie zabiegu oraz w okresie okołooperacyjnym konieczne jest przetoczenie 2j krwi. Możliwe jest zastosowanie własnej krwi pobranej 2 tyg. przed zabiegiem (1j.) oraz zastosowanie aparatu do autotransfuzji zwrotnej ( wykorzystanie krwi z drenażu pooperacyjnego ). Takie postępowanie pozwala na uniknięcie przetaczania obcej krwi. W 1 dobie po zabiegu stosowane są ćwiczenia izometryczne, oddechowe oraz próba pionizacji. Ćwiczenia są stopniowo rozszerzane, tak aby w 6-7 dobie rozpocząć chodzenie z lekkim obciążaniem operowanej kończyny dolnej.
Osłona antybiotykowa stosowana jest przez 3-4 dni po zabiegu, zaś profilaktyka p-zakrzepowa (pończochy elastyczne oraz heparyna niskocząsteczkowa ) przez 6 tygodni po zabiegu. W 10-12 dobie po zabiegu, po opanowaniu chodzenia za pomocą 2 kul łokciowych możliwe jest opuszczenie szpitala i dalsza kontynuacja ćwiczeń wg. wzorów szpitalnych w warunkach domowych. Po 6 tygodniach przy prawidłowym przebiegu rehabilitacji, prawidłowym obrazie radiologicznym można rozpocząć chodzenia za pomocą 1kuli łokciowej Późniejsze zalecenia dostosowane są indywidualnie do każdego chorego i zależą od takich czynników jak: ogólna sprawność i wiek chorego, zajęcie procesem chorobowym innych stawów, waga ciała i inne.
Częste pytania operowanych chorych dotyczą możliwych powikłań i ograniczeń w czynnościach życia codziennego.
- Powikłania pooperacyjne wczesne:
- żylna choroba zatorowo-zakrzepowa (w profilaktyce stosowane są leki p-zakrzepowe i pończochy elastyczne)
- zatorowość płucna
- infekcja operowanego stawu ( ok.0.5%)
- nadmierne krwawienie
- powikłania anestezjologiczne
- powikłania potransfuzyjne ( zredukowane do minimum przy zastosowaniu autotransfuzji )
- Powikłania późne:
- obluzowanie implantu ( częstość występowania zależy od techniki operacyjnej, aktywności fizycznej chorego, wagi ciała, sposobu osadzenia oraz typu endoprotezy
- zakażenie z ognisk zakażenia w organizmie drogą krwiopochodną
- zużycie wkładki polietylenowej, która jest najsłabszym ogniwem endoprotezy
- zwichnięcie endoprotezy (predysponowani chorzy z nadwagą, osłabieniem siły mięśniowej i po reendoprotezoplastyce)
- skostnienia okołostawowe
- pęknięcie lub złamanie kości udowej
- dolegliwości bólowe
- uczulenia na metal lub hydroksyapatyt
Generalna zasada po endprotezoplastyce stawu biodrowego to zachowanie zdrowego rozsądku i niedopuszczanie do nadmiernego przeciążania operowanego stawu. Zalecane są systematyczne ćwiczenia, spacery i pływanie. W czasie pływania należy zwracać uwagę na spokojną i ostrożną pracę nóg. Jazda rowerem jest możliwa i dopuszczalna, najlepiej jednak na rowerz stacjonarnym, ze względu na niebezpieczeństwo upadku i innego urazu w terenie otwartym. Dopuszczalna jest również jazda na nartach biegowych oraz zjazdy z łagodnych stoków, przy zachowaniu ostrożności i odpowiednich umiejętnościach. Możliwość korzystania z tego rodzaju aktywności ruchowej zależy oczywiście od ogólnej sprawności i umiejętności chorego. Większą swobodę w doborze zajęć sportowych mają młodsi pacjenci po endoprotezoplastyce bezcementowej oraz po kapoplastyce.
Zapraszam serdecznie do kontaktu poprzez formularz.
Oddzwonię lub odpiszę niezwłocznie.
INNE USŁUGI TEGO UŻYTKOWNIKA
INFORMACJE
Wyślij e-mail
ul. Żółkiewskiego 40
43-300 Bielsko-Biała
tel: 33 815111333 8151113
tel: 660 687940660 687940
Pokaż na mapie
Uwaga: podczas kontaktu zapytaj o rabat dla klientów favore.pl
OPINIE O UŻYTKOWNIKU klinika_lukasza
Użytkownik wystawiający opinię proszony jest również o podanie danych kontaktowych, które nie są jednakże weryfikowane.
Leczenie zwyrodnień stawu biodrowego - ortopedia Oceń:




 - średnia ocen: 4 na 5 (liczba ocen: 23)
- średnia ocen: 4 na 5 (liczba ocen: 23)Poprzednia usługa: ODSZKODOWANIA - pomoc w uzyskaniu Następna usługa: W pełni profesjonalne szkolenia informatyczne.